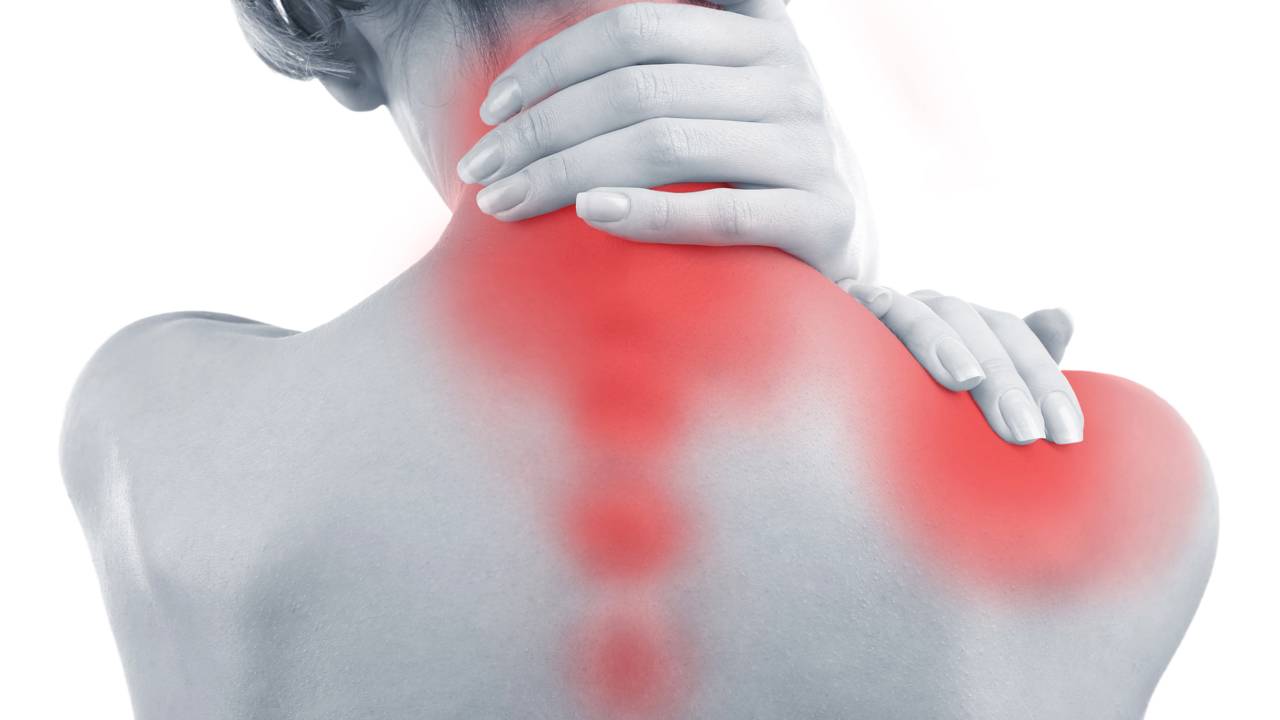
Quem começa a treinar com mais frequência costuma enfrentar um dilema comum: sentir dor após o exercício e não saber se isso é apenas adaptação muscular ou sinal de lesão. Esse desconforto pode surgir horas depois da atividade e gerar dúvidas sobre parar, insistir ou mudar o treino. Entender o que está acontecendo com o corpo ajuda a tomar decisões mais seguras.
A Dor Muscular Tardia, conhecida pela sigla em inglês DOMS (Delayed Onset Muscle Soreness), é uma resposta típica ao esforço, especialmente quando a pessoa está iniciando ou aumentando a intensidade do treino. Já a dor causada por lesão tende a ter outra origem, outro padrão e pode exigir cuidados específicos, como repouso prolongado ou avaliação profissional.
Dor muscular tardia (DOMS): o que é e por que acontece?
A dor muscular tardia aparece, em geral, entre 12 e 24 horas após o treino, atingindo o pico em torno de 24 a 72 horas. Ela costuma surgir depois de estímulos novos: aumento de carga, mudança de exercício, retorno às atividades após um período parado ou treinos com muitas contrações excêntricas (como descer o peso no agachamento ou no supino). Essa dor é resultado de microlesões nas fibras musculares, algo esperado no processo de adaptação.

Na DOMS, o desconforto é difuso, pega uma região inteira do músculo e aparece principalmente ao movimentá-lo ou ao tocar a área. É comum a pessoa sentir rigidez, sensação de “peso” ou de estar “travado”, mas ainda assim conseguir realizar as atividades do dia a dia. Em muitos casos, mexer o corpo com leveza, fazer alongamentos suaves e caminhar ajuda a diminuir a sensação de rigidez ao longo do dia.
Outro ponto importante é que, embora seja desconfortável, a dor muscular tardia tende a diminuir gradualmente com o passar dos dias e costuma ser menor quando o corpo se acostuma à rotina de treino. Isso explica por que quem começa atividade física sente mais dor nas primeiras semanas e, depois, passa a conviver com desconfortos mais leves, mesmo mantendo ou até aumentando a intensidade.
Quando a dor indica lesão e não apenas dor muscular pós-treino?
A palavra-chave neste tema é diferença entre DOMS e lesão. A lesão costuma apresentar um padrão de dor mais localizado, intenso e, muitas vezes, de início mais rápido. Em alguns casos, a dor surge durante o próprio exercício, como um “puxão”, “estalo” ou pontada bem definida. Além disso, pode aparecer inchaço, vermelhidão, calor local ou dificuldade clara para mover a articulação ou o músculo afetado.
Enquanto a dor muscular tardia melhora dia após dia, a dor de lesão tende a permanecer igual ou até piorar, especialmente quando a área é exigida novamente. Em casos de problemas em tendões, ligamentos ou articulações, a dor pode se manifestar mais ao início do movimento, ao descer escadas, correr, saltar ou girar uma articulação específica, como joelho, ombro ou tornozelo.
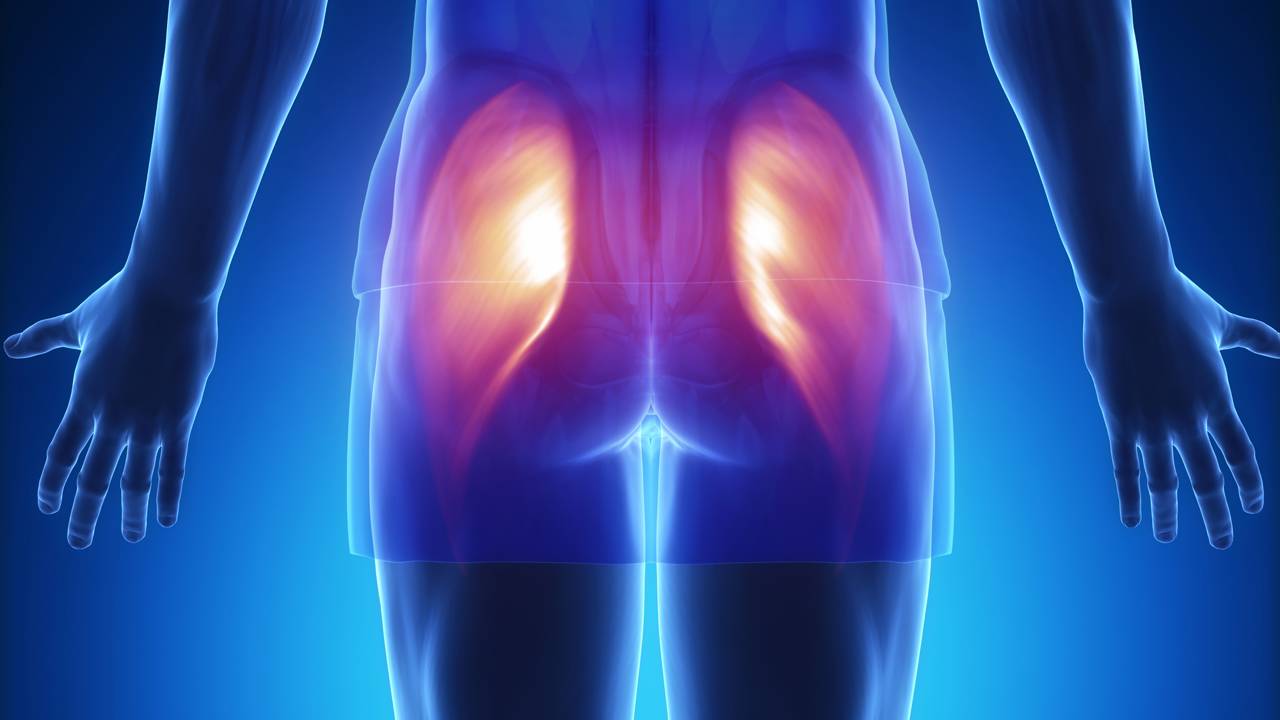
- Dor de DOMS: difusa, bilateral muitas vezes (por exemplo, nas duas coxas), pior ao mexer, melhora com o tempo.
- Dor de lesão: pontual, em um ponto específico, pode ter inchaço e limitação clara de movimento.
- DOMS: aparece no dia seguinte ao treino e vai reduzindo em alguns dias.
- Lesão: pode surgir na hora ou logo após a atividade e se manter por mais tempo, sem melhora consistente.
Como diferenciar DOMS de lesão na prática?
Na rotina de quem está treinando, alguns sinais ajudam a diferenciar dor muscular tardia de uma possível lesão esportiva. Observar a intensidade da dor, o momento em que ela aparece e como se comporta ao longo dos dias é um passo importante para interpretar o que o corpo está sinalizando.
- Local da dor: se o incômodo é amplo, pegando todo o músculo (como toda a coxa ou todo o peitoral), tende a ser DOMS. Se é um ponto bem definido, como na lateral do joelho ou em um ponto do ombro, a chance de lesão é maior.
- Momento em que começou: dores que aparecem só no dia seguinte ao treino costumam ser tardias. Dor súbita, durante o exercício, principalmente associada a sensação de estalo ou falha de força, levanta suspeita de lesão.
- Limitação funcional: DOMS causa incômodo, mas a pessoa ainda consegue se movimentar, mesmo com rigidez. Em lesões, pode haver dificuldade real para apoiar o pé, erguer o braço ou estender o joelho, por exemplo.
- Sinais visíveis: inchaço, hematomas, deformidade aparente ou aumento do calor local são sinais mais típicos de lesão muscular, ligamentar ou articular do que da dor tardia comum.
- Evolução com o tempo: se em 48 a 72 horas a dor muscular começa a reduzir, é compatível com DOMS. Se, após alguns dias, a dor segue igual ou pior, especialmente ao repetir o movimento, convém considerar avaliação profissional.
Como lidar com a dor após o treino sem piorar o quadro?
Independentemente de ser DOMS ou lesão, alguns cuidados básicos ajudam a proteger o corpo. Em caso de dor muscular tardia leve, costuma ser possível manter a rotina de treinos, ajustando a intensidade e evitando sobrecarregar exatamente a mesma região todos os dias. Alternar grupos musculares, respeitar o descanso e seguir um planejamento orientado por profissional de educação física diminui o risco de transformar um desconforto normal em problema maior.
Já quando há suspeita de lesão, a orientação mais segura é reduzir ou interromper temporariamente o estímulo que gera dor intensa, aplicar medidas simples como gelo nas primeiras 48 horas (quando indicado) e, principalmente, buscar avaliação de um fisioterapeuta ou médico do esporte. Persistência da dor, sensação de instabilidade articular, perda de força importante ou dor que acorda à noite são sinais de atenção.
Iniciantes, em especial, se beneficiam de uma progressão gradual de carga, aquecimento adequado e foco na técnica dos movimentos. Entender a diferença entre um desconforto esperado de adaptação e a dor de lesão permite manter o treino como aliado da saúde, sem ignorar alertas importantes do corpo.
Este artigo foi revisado por:
Dra Celia Sandrini
CREFITO 14.700F
Phd em Prevenção de Lesões