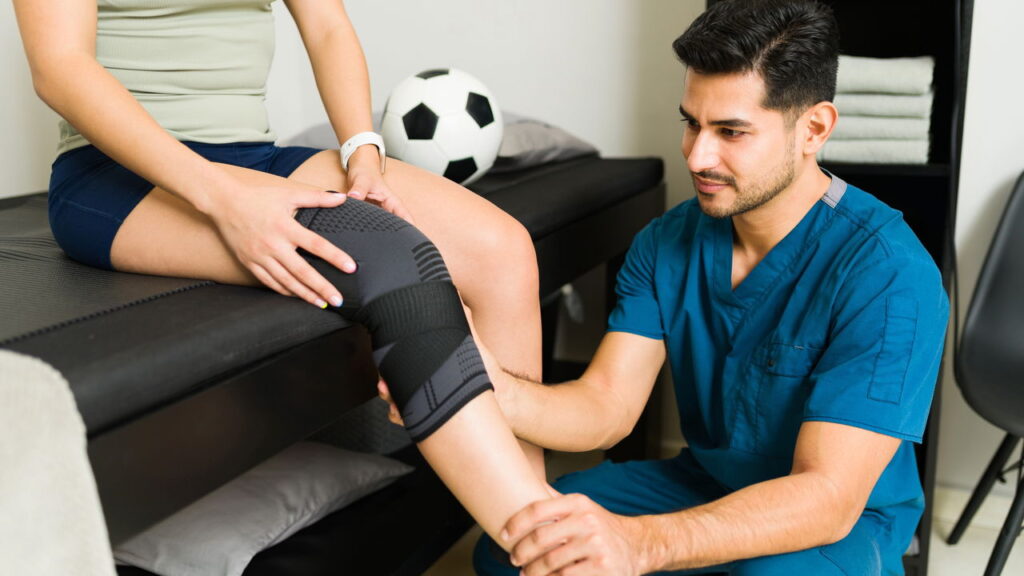
Entre os inúmeros desafios enfrentados por atletas profissionais e amadores, as Lesões de Joelho aparecem como uma das principais preocupações no universo esportivo. Esse tipo de contusão afeta esportistas de diferentes modalidades, dos que atuam em esportes de contato, como futebol e basquete, aos praticantes de modalidades individuais, como atletismo e tênis. O risco está presente tanto em ambientes profissionais quanto em práticas recreativas, tornando o tema relevante para qualquer pessoa que pratica atividades físicas com frequência.
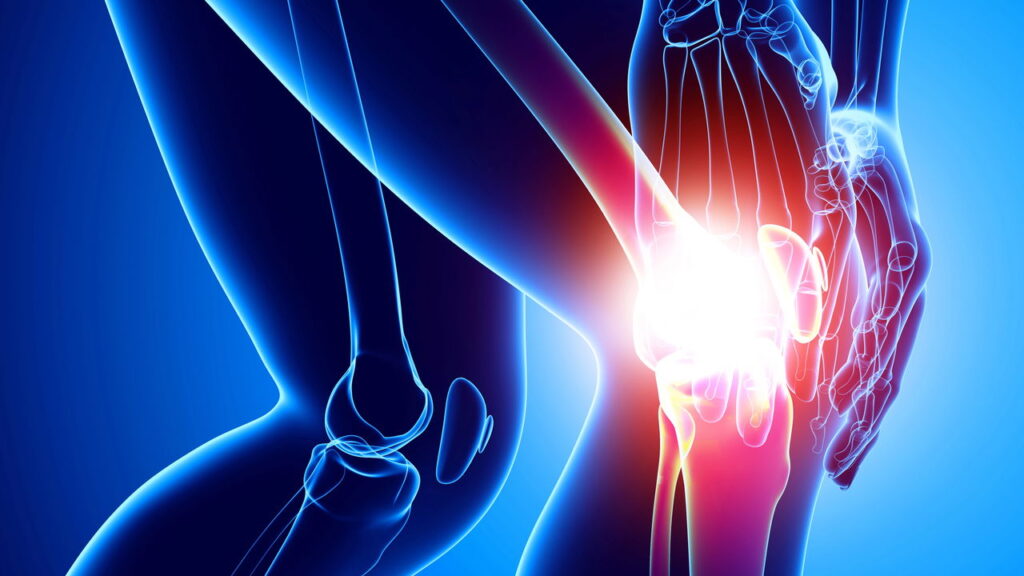
A estrutura complexa do joelho, composta por ossos, ligamentos, tendões e cartilagens, é essencial para a movimentação das pernas, o que a torna particularmente vulnerável a desgastes e impactos. Lesões nessa região podem variar em gravidade, indo desde leves distensões até rupturas de ligamentos, exigindo cuidados diferenciados conforme cada caso. O impacto das lesões não se limita ao aspecto físico: a reabilitação também interfere no rendimento esportivo e pode influenciar o desempenho de equipes inteiras.
Quais são as principais causas de lesão de joelho no esporte?
Entre os fatores mais frequentemente associados à lesão de joelho no esporte, destacam-se os movimentos bruscos, mudanças rápidas de direção, saltos e aterrissagens mal executadas. Esportes como futebol, handebol e basquete, que envolvem giros repentinos e disputas de bola, aumentam significativamente o risco de danos, especialmente ao ligamento cruzado anterior (LCA). O sobrepeso, a falta de condicionamento físico adequado e o uso de calçados inadequados também contribuem para o aparecimento dessas lesões.
Além dos eventos agudos, o excesso de treinos e a ausência de períodos suficientes de descanso podem provocar lesões por esforço repetitivo. Essas situações levam a problemas como tendinites, bursites e degenerações da cartilagem, como a condromalácia patelar. Em atletas iniciantes, o desconhecimento sobre técnicas corretas de execução dos movimentos é responsável por boa parte dos traumas em joelhos, evidenciando a importância de orientação profissional.
Como identificar e classificar as Lesões de Joelho?
O diagnóstico de lesão de joelho exige avaliação minuciosa, geralmente realizada por ortopedista ou fisioterapeuta especializado em medicina esportiva. Os sintomas variam conforme o tipo de lesão, abrangendo dor localizada, edema, sensação de instabilidade, limitação de movimentos e, em casos mais graves, incapacidade de apoiar a perna lesionada. Na investigação, exames de imagem como ressonância magnética e ultrassonografia auxiliam no detalhamento das estruturas atingidas.
- Entorse: Estiramento ou lesão parcial dos ligamentos, comum em esportes que envolvem giro do corpo.
- Ruptura ligamentar: Lesão mais grave, geralmente do LCA ou ligamento colateral.
- Lesão de menisco: Atinge as cartilagens que absorvem o impacto entre fêmur e tíbia.
- Tendinites: Inflamação dos tendões, normalmente relacionando-se a movimentos repetitivos.
Qual é o tratamento recomendado para lesão de joelho no esporte?
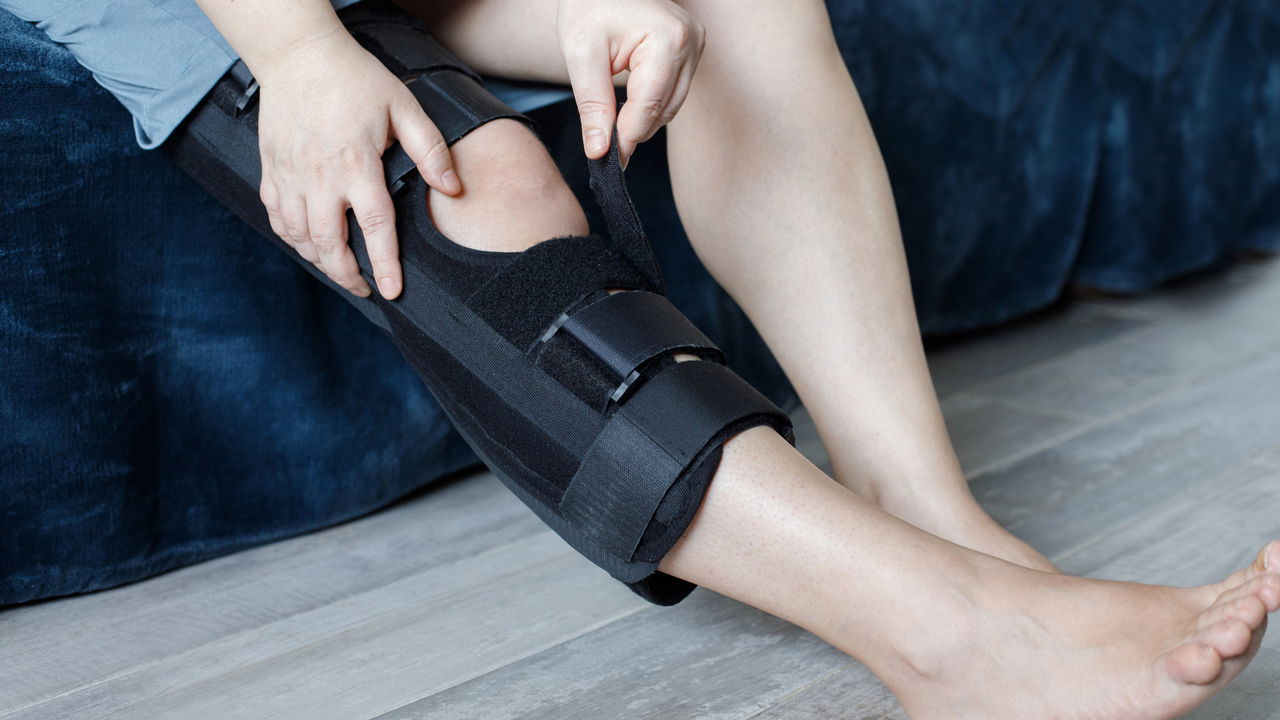
A abordagem terapêutica varia segundo a gravidade da lesão e o perfil do atleta. Lesões leves, como entorses e algumas tendinites, costumam responder bem a repouso, aplicação de gelo, uso de analgésicos e fisioterapia. Já nos casos de rupturas ligamentares ou lesões graves de menisco, a intervenção cirúrgica pode ser necessária, seguida por um processo de reabilitação que pode durar meses, dependendo da resposta do paciente ao tratamento.
- Imobilização: Reduz movimentação para evitar agravar a lesão.
- Fisioterapia: Exercícios assistidos para fortalecimento e recuperação dos movimentos.
- Cirurgia: Indicação para casos mais graves ou quando há falha nos métodos conservadores.
- Retorno gradual: Após liberação médica, o retorno ao esporte deve ser progressivo, sempre monitorado por profissionais.
Quais medidas auxiliam na prevenção de lesões no joelho?
Programas de prevenção têm se mostrado eficazes para reduzir o número de lesões nos joelhos. Entre as estratégias mais recomendadas nos centros esportivos estão: a realização de aquecimento e alongamento antes dos treinos, fortalecimento muscular da coxa e panturrilha, treinamento proprioceptivo e o acompanhamento regular com profissionais de educação física. É importante também usar calçados adequados para cada modalidade esportiva, além de respeitar o tempo de recuperação entre as sessões intensas de treino.

Em 2025, o avanço de pesquisas sobre biomecânica e reabilitação esportiva oferece novas perspectivas para atletas e profissionais da área, impulsionando a criação de protocolos mais específicos e individualizados. O cuidado contínuo, combinado a uma rotina equilibrada de treinos e avaliações periódicas, contribui diretamente para a saúde do joelho e da longevidade atlética.
Este artigo foi revisado por:
Dra Celia Sandrini
CREFITO 14.700F
Phd em Prevenção de Lesões