A combinação entre o Pilates Adaptado e a tecnologia da Maca Elétrica consolidou-se em 2026 como o padrão ouro para pacientes com mobilidade reduzida que desejam voltar a se movimentar. Enquanto o método Pilates trabalha o fortalecimento profundo e a consciência corporal, a Maca Ortostática Elétrica permite que pessoas com limitações severas experimentem a posição vertical de forma segura, estimulando funções vitais que o sedentarismo forçado costuma comprometer.
Movimento é uma necessidade biológica, não apenas um exercício. Para pacientes em cadeiras de rodas ou em recuperação pós-cirúrgica, a integração dessas técnicas remove a barreira do medo de quedas e da fraqueza extrema, promovendo um ganho de autonomia que impacta diretamente na saúde mental e na qualidade de vida.
O papel da Maca Elétrica na reabilitação motora assistida
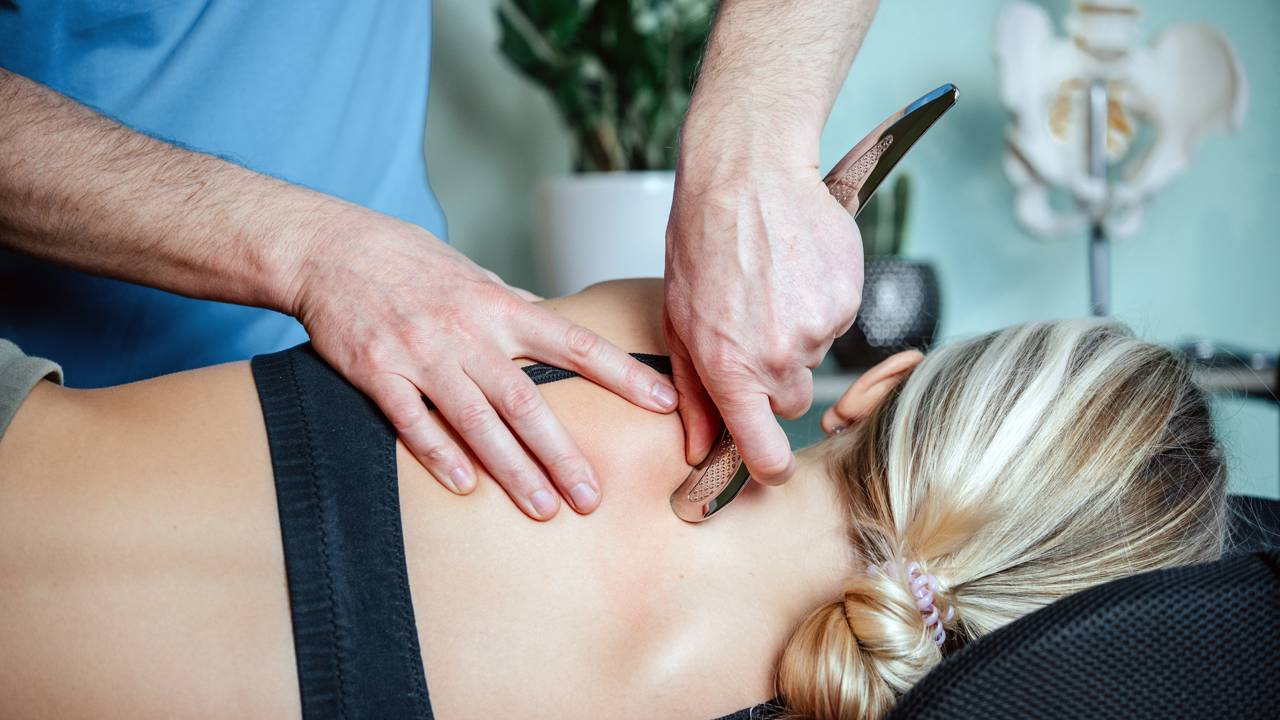
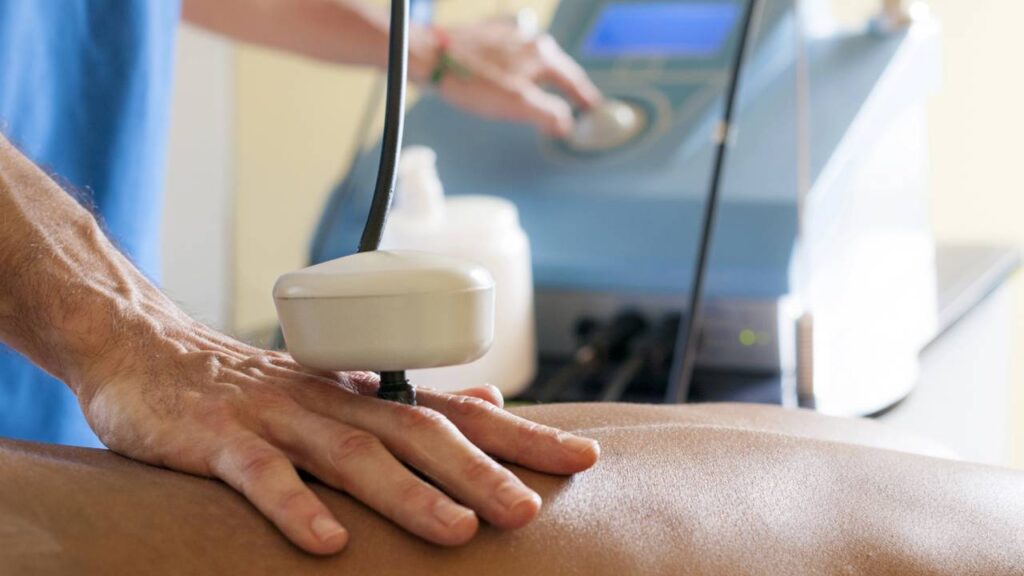
A Maca Ortostática Elétrica é um equipamento indispensável para pacientes que não conseguem manter-se de pé por conta própria. Ela permite uma inclinação gradual de 0° a 90°, controlada por um motor silencioso, o que é fundamental para evitar a queda de pressão (hipotensão ortostática) em quem ficou muito tempo acamado.
O uso da maca elétrica auxilia na descarga de peso nos membros inferiores, o que previne a perda de massa óssea (osteoporose) e melhora a circulação sanguínea. Esse estímulo sensorial prepara o corpo do paciente para as etapas mais ativas do tratamento, funcionando como uma ponte tecnológica para a mobilidade.
Pilates Adaptado: fortalecimento sem impacto para quem tem limitações
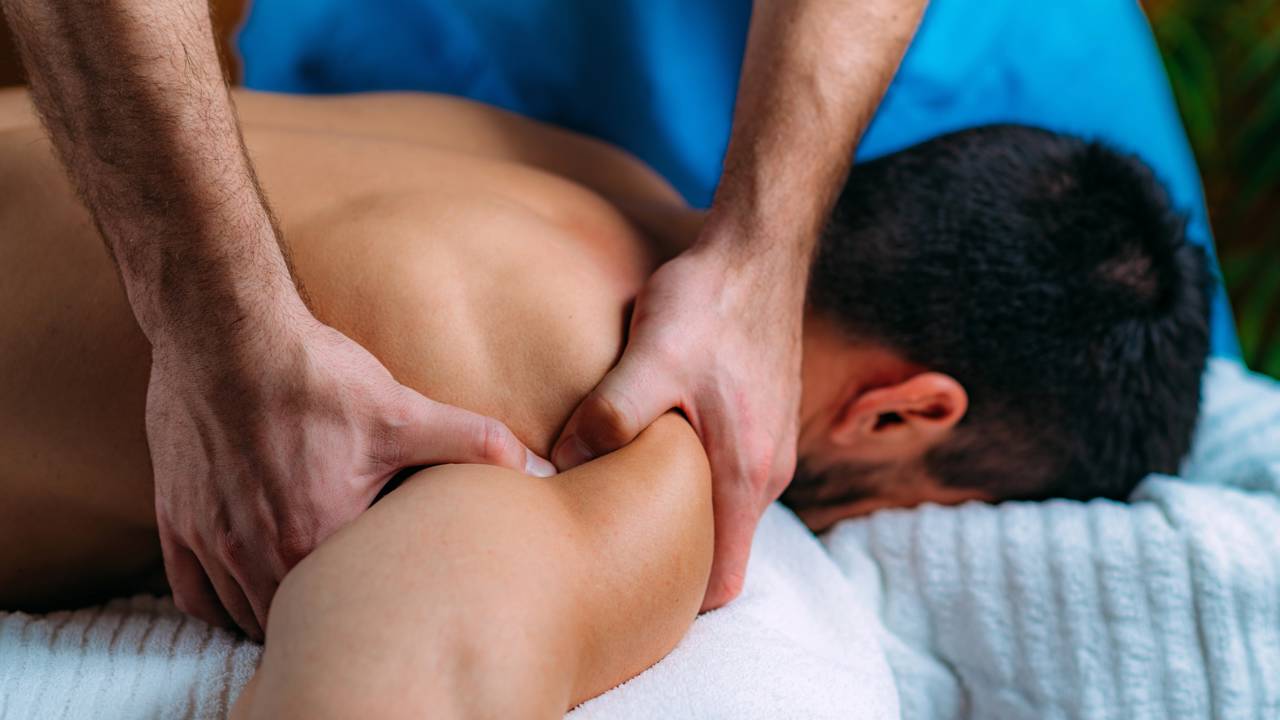
O método criado por Joseph Pilates é conhecido por sua versatilidade, mas em pacientes com mobilidade reduzida, ele ganha uma roupagem focada em segurança e precisão. O uso de aparelhos como o Cadillac e o Reformer utiliza molas que podem tanto oferecer resistência para ganho de força quanto assistência para facilitar o movimento.

No Pilates Adaptado, o foco principal é o fortalecimento do core (centro do corpo), que é o pilar de sustentação para qualquer movimento dos braços e pernas. Para quem utiliza próteses ou tem paralisias parciais, o método ajuda a recrutar fibras musculares que muitas vezes estão “adormecidas”, melhorando a coordenação motora fina.
Benefícios da integração: por que unir Pilates e tecnologia?
A grande inovação de 2026 é o protocolo híbrido, onde a Maca Elétrica é utilizada para o condicionamento sistêmico e o Pilates para a ativação neuromuscular específica. Essa sinergia gera benefícios que vão muito além da estética:
- Melhora Respiratória: A posição verticalizada na maca expande a caixa torácica, enquanto o Pilates ensina a respiração diafragmática.
- Prevenção de Escaras: O movimento assistido melhora a irrigação da pele, evitando feridas comuns em pacientes com pouca mobilidade.
- Ganho de Propriocepção: O paciente volta a “sentir” o corpo no espaço, reduzindo o risco de lesões futuras.
- Estímulo Cognitivo: Aprender novos movimentos desafia o cérebro, auxiliando na neuroplasticidade.