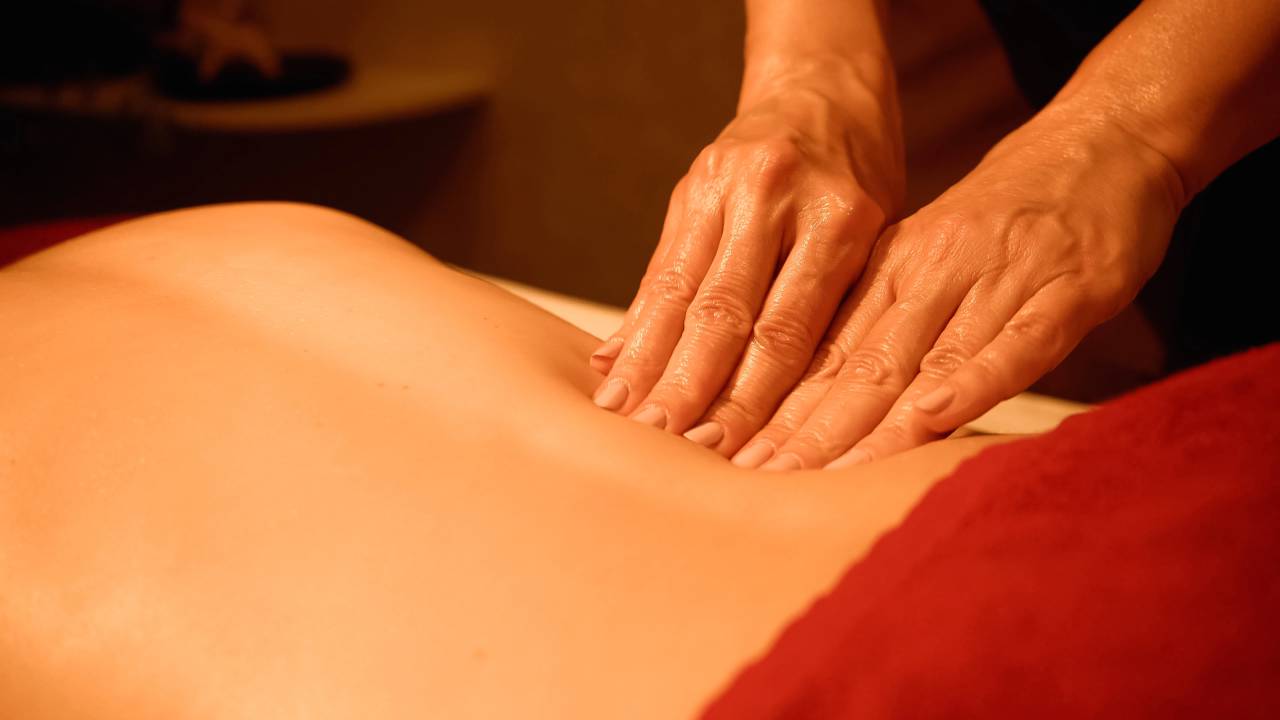
A busca pela massoterapia cresce à medida que percebemos que nem toda massagem é igual. Enquanto uma técnica relaxante comum foca no bem-estar imediato e na diminuição do estresse superficial, a abordagem clínica utiliza a anatomia e a fisiologia para tratar a causa raiz de dores lombares, tensões cervicais e lesões esportivas.
Optar por um atendimento técnico significa escolher uma intervenção que não apenas relaxa, mas reeduca o movimento e restaura a funcionalidade do corpo, garantindo que o alívio sentido na maca perdure na rotina diária.
O que diferencia a massoterapia clínica da massagem relaxante?
A principal disparidade reside no objetivo e na profundidade do toque. Na massagem relaxante, as manobras são suaves e rítmicas, visando o sistema nervoso para reduzir o cortisol. Já na massoterapia clínica, o foco é o sistema musculoesquelético. O terapeuta utiliza um raciocínio clínico para identificar desequilíbrios posturais e restrições de movimento.

- Avaliação Técnica: Antes de iniciar o toque, há uma análise da amplitude de movimento e dos sintomas relatados.
- Liberação Miofascial: A técnica atua na fáscia (tecido que envolve os músculos), eliminando aderências que causam dor e rigidez.
- Tratamento de Pontos-Gatilho: Foco específico em “nódulos” de tensão que irradiam dor para outras partes do corpo.
Benefícios da abordagem clínica
Seja para encarar as reuniões no centro empresarial ou para treinar nas academias, o corpo precisa de manutenção especializada. A massoterapia com viés clínico oferece vantagens que vão além do “dia de spa”:
- Correção Postural: Ajuda a neutralizar os danos causados por horas de trabalho sentado ou uso excessivo de dispositivos móveis.
- Performance Esportiva: Atua na recuperação muscular rápida (recovery), permitindo que atletas amadores voltem aos treinos sem dor.
- Redução de Inflamações: Melhora o retorno venoso e a drenagem de toxinas acumuladas nos tecidos profundos.
- Prevenção de Lesões: Identifica tensões antes que elas se tornem contraturas graves ou hérnias.
Por que a especialização é vital no tratamento muscular?
Muitos pacientes chegam aos consultórios com dores que “vão e voltam”. Isso acontece porque a massagem comum trata o sintoma (a dor), mas a abordagem clínica busca o causador (o encurtamento ou a fraqueza). Ao tratar a musculatura de forma profunda e sistêmica, o profissional consegue devolver a harmonia ao corpo.
Além disso, a massoterapia técnica em Curitiba deve levar em conta fatores externos, como o clima. O frio constante da capital favorece o encolhimento dos ombros e a tensão na cervical. Um especialista utiliza técnicas de termoterapia ou manipulações específicas para “soltar” essas áreas blindadas pelo clima e pelo estresse urbano.
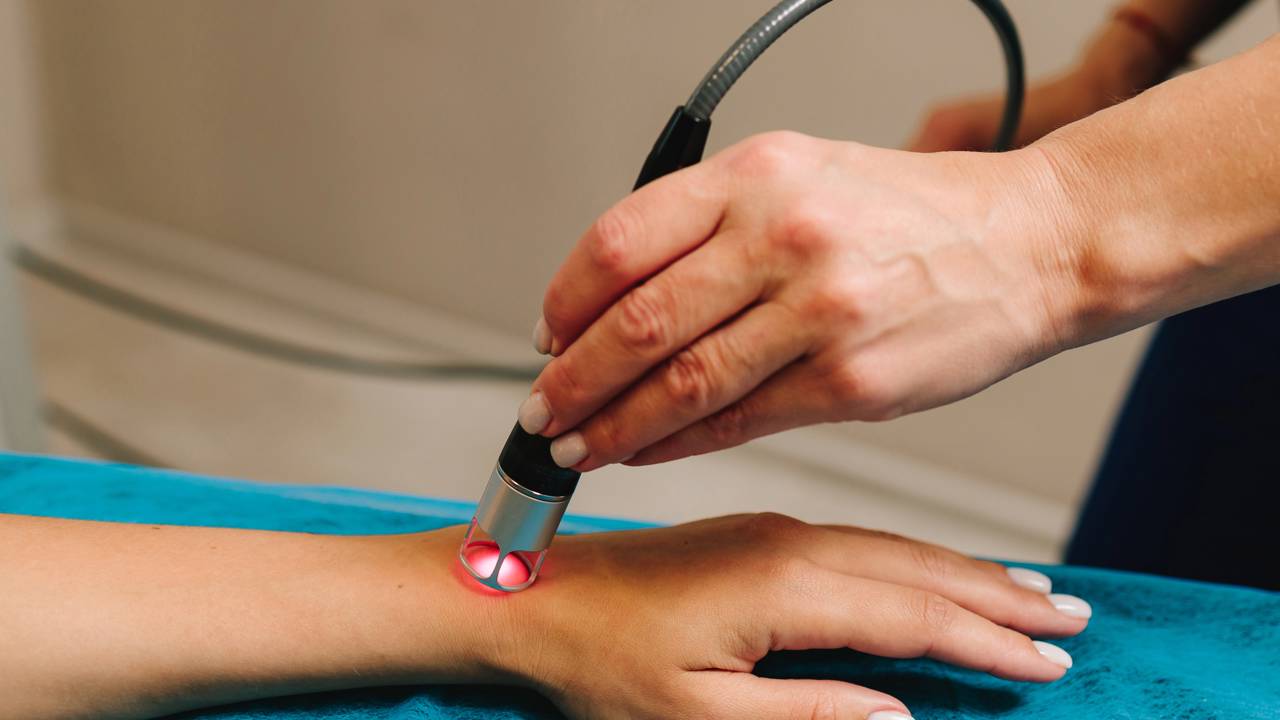
Tecnologia e ciência aplicada ao toque manual
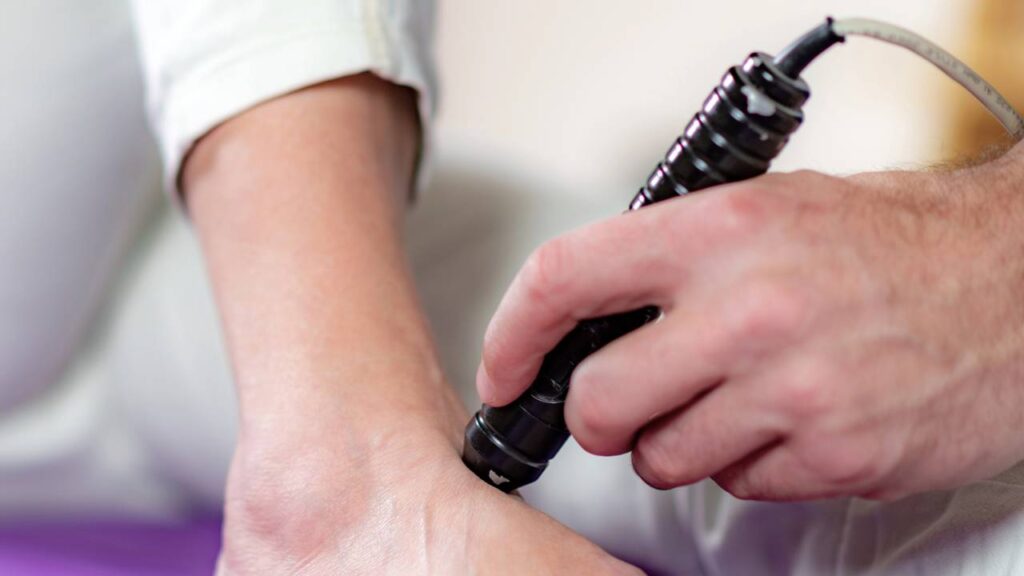
A evolução da fisioterapia e da terapia manual trouxe ferramentas que potencializam as mãos do terapeuta. O uso de instrumentos de liberação, como ganchos ou ventosas de pressão controlada, permite atingir camadas teciduais que o dedo humano sozinho teria dificuldade de acessar sem causar desconforto excessivo.
Outro ponto crucial é a integração com dados. Quando o tratamento é baseado em ciência, o progresso do paciente é mensurável. Você percebe que consegue girar o pescoço com mais facilidade ou que a queimação nas costas após o trabalho desapareceu. É a transição do “sentir-se bem” para o “estar funcional”.
Este artigo foi revisado por:
Dra Celia Sandrini
CREFITO 14.700F
Phd em Prevenção de Lesões